A História do Diabetes – Parte 4 – O Século XX veio com tudo!
O último século trouxe revoluções médicas e tecnológicas sem precedentes, que modificaram por completo a maneira de tratar o diabetes. Veja quais foram as novidades!
POR RONALDO WIESELBERG
Depois da descoberta da insulina, e do estudo do seu uso, as terapêuticas disponíveis para o diabetes foram revolucionadas. As notícias nos periódicos diziam que a cura havia sido descoberta – e, bem, até certo ponto, foi uma cura, uma vez que permite, até hoje, a quem tem diabetes ter uma vida completamente normal e saudável! – e a fabricação da insulina começou.
A insulina, por falar nisso, não foi a responsável por “apenas” um Prêmio Nobel. Em 1958, ela foi, também, responsável pelo Prêmio Nobel de Química para o sequenciamento de aminoácidos que a compõem, e em 1977, também foi a responsável pelo Prêmio Nobel de Medicina e Fisiologia pelo radioimunoensaio da insulina – usado para detectar insulina no sangue. É uma molécula, de fato, fantástica!
Fantástico, também, foi o século XX. Além de ter duas guerras mundiais, uma quebra de bolsa que arruinou o mundo inteiro, o surgimento e decadência de uma potência mundial, a chegada do homem à Lua, o Brasil ganhando suas primeiras quatro Copas do Mundo e muitos outros fatos, o tratamento do diabetes evoluiu, em menos de 100 anos, como jamais evoluiu nos quase 3400 anos anteriores.
ANOS 20
Bem, voltemos a 1925. Com a descoberta da insulina, os pacientes podiam ter uma vida normal, casar, ter filhos, e principalmente, viver mais de um ano. Para isso, porém, precisavam usar a insulina, e mais, saber quanto estava a glicemia. À época, era difícil saber a glicemia exata, uma vez que exames de sangue eram caros e difíceis de fazer. O método mais utilizado era a verificação da glicosúria, ou seja, ver se existia glicose no xixi.
Como eu já falei em um outro artigo, os nossos rins eliminam a glicose pela urina caso exista muita glicose na corrente sanguínea – na verdade, acima de 180mg/dl já conseguimos encontrar glicose no xixi. Assim sendo, um método para detectar hiperglicemias era ver se a glicemia estava alta o suficiente para que existisse glicose no xixi. Naquela época, não se sabia dos valores que causariam problemas – hoje sabemos que valores acima de 126mg/dl, em média (o que corresponde a uma hemoglobina glicada de 7,0%) são suficientes para, a longo prazo, causarem complicações.
Então, pelo estudo dos carboidratos, um cientista de nome Stanley Benedict – que seria o nosso “Benedito” – descobriu um jeito fácil de detectar a glicose no xixi. Por meio de uma reação química, que envolvia cobre, ele conseguia oxidar a glicose, que mudaria de cor. Assim, se a urina mudasse de cor, teríamos a glicosúria, e portanto, uma hiperglicemia. Se não mudasse de cor, não haveria glicosúria e não haveria hiperglicemia detectável.
Deixo o “detectável” em destaque porque não sabemos, por esse teste, se existe de fato, ou não, uma hiperglicemia. Mas, naquela época, era o melhor teste possível, e demorava menos de vinte minutos. Sim. Vinte minutos.
Em vez do monitor de glicemia, você precisaria praticamente de um laboratório inteiro para descobrir se estava ou não com hiperglicemia.Em 1925, também, surgiu o primeiro acampamento de diabetes no mundo, sob a direção do Dr. Elliott Joslin.
Em 1927, uma medicação oral, derivada da planta conhecida como “lilás francês” foi anunciada como alternativa à insulina. Curiosamente, essa medicação não surtia efeito em crianças, mas surtia um efeito interessante em adultos, principalmente naqueles que a insulina tinha dificuldade de agir. Por não bater os efeitos milagrosos da insulina, ele foi esquecido por um tempinho.
ANOS 30
Na década de 1930, a insulina sofreu uma mudança em sua molécula. Quando adicionaram zinco – sim, zinco, aquele metal! – à mistura, descobriram que a insulina durava mais nos frascos, além de que ao adicionarem uma proteína extra, causava um aumento na duração da insulina. Essa insulina foi chamada de “Insulina Zinco-Protamida”. Assim, a insulina duraria mais tempo, além de permitir uma flexibilidade muito maior na administração.
Em 1936, o médico Himsworth dividiu o diabetes mellitus em dois tipos: tipo 1, em geral, aparecia em crianças, tinha um início rápido e devastador, e tinha alta sensibilidade à insulina; tipo 2, aparecia, em geral, em adultos, com início insidioso, lento, e tinha baixa sensibilidade à insulina – aliás, apresentava, até, certa resistência à insulina. Curiosamente, o tipo 2 demonstrava um efeito positivo sob os efeitos do medicamento do lilás francês. Decidiram, então, estudar melhor essa planta.
ANOS 40
No começo da década de 40 do século XX, houve uma mudança na conformação da molécula da insulina, com uma outra proteína. A insulina, então, foi chamada, em inglês, de “neutral protamine Hagedorn”, e até hoje ela é usada. A coisa é que a conhecemos pela sigla desse nome, o popular “NPH”. Pois é, a sigla não significa “normal para humanos”…
No fim da mesma década de 40, Helen Free desenvolveu o Clinistix, que foi o primeiro teste “molhe e veja” na urina. O resultado saía quase que instantaneamente, não demorava mais do que trinta segundos. De vinte minutos para trinta segundos, foi uma evolução bastante grande!
ANOS 50
Em 1950, o lilás francês teve seus estudos concluídos, o princípio ativo foi isolado, e descobriu-se a dose exata em que ele não era tóxico, e fazia bem – vejam, demorou 14 anos para que isso fosse concluído! Foi chamado de “metformina”, e foi liberado para uso na Europa, a partir da síntese em laboratórios alemães. Só em 1955 que o FDA (Food and Drugs Administration, o órgão que regulamenta medicamentos e comida nos Estados Unidos, é como a ANVISA de lá) aprovou o uso de medicamentos orais para o diabetes nos EUA. A metformina, em si, só seria aprovada em 1994.
Demorou 14 anos para que o princípio ativo passasse do lilás francês à metformina. Catorze anos de cientistas dedicados para que soubéssemos que ele não causaria o mal de ninguém!Em 1951, um estudo de Lawrence e Bornstein, com os pacientes que tinham tipo 1 e tipo 2 de diabetes demonstrou que quem tinha o então chamado “Diabetes Mellitus Insulino Dependente”, hoje chamado de “tipo 1”, não tinha insulina circulante no corpo. Esse mesmo estudo demonstrou que quem tinha o chamado “Diabetes Mellitus Não-Insulino Dependente”, hoje chamado de “tipo 2” tinha insulina circulante. Conhecendo os efeitos da metformina, recém descoberta, começou o seu uso como medicamento para o diabetes tipo 2.
Entre 1959 e 1960, Yallow e Berson desenvolveram o radioimunoensaio com a insulina, que hoje é usado para várias substâncias na corrente sanguínea. Isso tornou mais fácil a medição de insulina no sangue – principalmente para confirmar os resultados de Lawrence e Bornstein. Esse foi o trabalho que rendeu à insulina seu terceiro Prêmio Nobel.
ANOS 60
Em 1964, enquanto o Brasil sofria com a consolidação de uma ditadura militar, que cerceava direitos, surgiam as primeiras tiras de Dextrostix, que permitiam o teste de glicemia de fato – ou seja, a verificação da glicose no sangue! Demorava o mesmo tanto que o Clinistix – uns trinta segundos! – e era muito mais confiável, uma vez que não sofria interferência do momento de produção da insulina.
Cabe aqui um parênteses: o teste na urina não é o mais indicado para a glicose, já que os valores de glicemia são alterados praticamente a cada segundo, e a urina pode ficar estocada por várias horas – que o diga quem acorda apertado, pela manhã! –, por isso os valores podem não ser exatamente aqueles que são indicados pela glicosúria.
As primeiras bombas de insulina, que tinham praticamente o tamanho de uma mochila grande, foram desenvolvidas, também, na década de 60 do século XX. Eram ligadas diretamente às veias da pessoa, e a insulina não durava muito tempo nos reservatórios. Além de tudo, eram pesadas pra caramba! Mas, se pensarmos que naquela época, os computadores tinham o tamanho de um andar inteiro de um prédio grande…

ANOS 70
Em 1970, enquanto o Brasil ganhava o Tri, com Carlos Alberto, Jairzinho, Tostão, Pelé – em sua melhor forma! – e Gérson, o primeiro monitor de glicemia, como conhecemos hoje, era lançado. Seu nome era Ames, e era baseado na reflexão da luz nas tiras reagentes.
Em 1973, a insulina U-100, ou seja, que tem 100 unidades em cada mililitro, que é o padrão utilizado até hoje – pode verificar no frasco ou refil da sua insulina, está ali, U-100! – foi introduzida no mercado. Rapidamente, ela se tornou o padrão humano, uma vez que a maioria das seringas utilizadas comportavam exatamente 1 mL, o que facilitava bastante as dosagens.
Em 1976, o teste e hemoglobina glicada – HbA1C ou simplesmente “A1C” – foi introduzido como meio de monitorar o diabetes, uma vez que demonstrava a “quantidade de glicose que grudava nas hemácias”. Assim, permitia verificar ao longo de quase três meses a média de glicose no sangue – em vez de apenas verificar a quantidade de glicose naquele momento que existia no sangue, como era feito até aquele momento.
No final da década de 70, com o advento da recombinação gênica, começou o sonho da insulina humana, feita a partir do sequenciamento dos aminoácidos da insulina detectada pelo radioimunoensaio, e depois, feita em cultura. Seria a combinação de quatro prêmios Nobel – os três da insulina, acrescentados do prêmio Nobel de Medicina de 1968, sobre o papel dos genes na produção das proteínas –, para que apenas uma substância fosse produzida.
Em 1978, a primeira insulina recombinante humana, idêntica àquela que o corpo humano produz, foi fabricada. Em 1980, ela foi introduzida no mercado, sob o nome de “Humulin”, pela mesma Eli Lilly Corporation que havia produzido a primeira insulina com Banting, Best, Collip e Macleod – agora, sob o nome de Lilly Co. Em 1983, a FDA aprovou seu uso nos EUA.
ANOS 80
Em 1980, surgem os dois primeiros acampamentos, no Brasil, para crianças com diabetes. Posteriormente, eles se tornaram um único acampamento, hoje na 34ª edição, sob o nome de Acampamento ADJ-Unifesp. Eu, inclusive, sou monitor desse acampamento!
Em 1983, também, foi introduzido o monitor “Reflolux”. Com o passar do tempo, ele teria seu nome modificado, assim como a sua tecnologia. Hoje, ele está presente no mercado sob a marca registrada de “Accu-Check”.
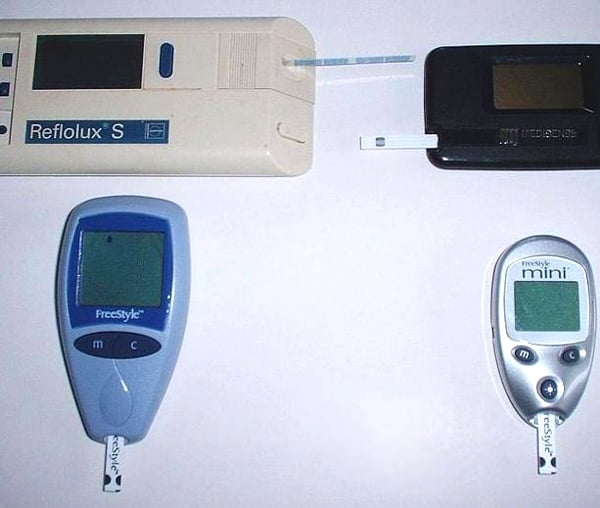
ANOS 90
Em 1994, foi retomada a ideia da restrição de carboidratos, e da quantidade de elevação de glicose no sangue que causavam. É claro que não foi nada tão radical quanto pregado no século XIX. Teve início a terapia de contagem de carboidratos, que chegou no Brasil um tempo depois. Ela ficou ainda mais fácil depois que, em 1996, a FDA aprovou os análogos ultrarrápidos de insulina, que tinham início de ação em 15 minutos.
Porém, ainda havia muito a ser descoberto e feito pelo diabetes. Por mais que a terapia já estivesse muito avançada, as pessoas ainda tinham muitas complicações, e todos os esforços para evitá-las ainda engatinhavam. As ações direcionadas surgiram no século XXI, e continuam sendo desenvolvidas, mas isso… É o tema do nosso último episódio!
 Ronaldo José Pineda Wieselberg tem diabetes há mais de 20 anos. É estudante de Medicina na Faculdade de Ciências Médicas da Santa Casa (FCMSCSP), auxiliar de coordenação do Treinamento de Jovens Líderes em Diabetes da ADJ Diabetes Brasil e Jovem Líder em Diabetes pela Federação Internacional de Diabetes (IDF), com trabalhos sobre diabetes premiados e apresentados no Brasil e no exterior. Apesar de ter o mesmo nome de vários grandes jogadores de futebol, prefere o xadrez.
Ronaldo José Pineda Wieselberg tem diabetes há mais de 20 anos. É estudante de Medicina na Faculdade de Ciências Médicas da Santa Casa (FCMSCSP), auxiliar de coordenação do Treinamento de Jovens Líderes em Diabetes da ADJ Diabetes Brasil e Jovem Líder em Diabetes pela Federação Internacional de Diabetes (IDF), com trabalhos sobre diabetes premiados e apresentados no Brasil e no exterior. Apesar de ter o mesmo nome de vários grandes jogadores de futebol, prefere o xadrez.“A História do Diabetes – Parte III” – 27.01.2014
“A História do Diabetes – Parte II” – 20.01.2014
“A História do Diabetes – Parte I” – 11.01.2014
“Exageros no Fim do Ano – como aproveitar as Festas com saúde” – 31.12.2013
“Revelado o segredo da água de quiabo” – 18.12.2013
“Uma nova força lutando pelo diabetes” – 16.12.2013
Remissão do diabetes tipo 2 é uma realidade cada vez mais frequente, afirmam entidades médicas
Um dos termos mais procurados junto com “diabetes” é “cura“. Afina…















Gostei muito do artigo . Tenho diabetes tipo 1 desde 1972 e fiz muitas glicosúrias com Reagente de Benedict e o resultado aparecia logo após o tubo de ensaio ser aquecido o que acontecia em poucos segundos e a orientação que recebi na época era: desprezar a urina ao acordar, beber água, aguardar um um tempo daí então colher a urina e realizar o exame. Era o tempo para seringa e agulha serem fervidas. Talvez daí a confusão quanto ao tempo do resultado.
Sou diabético há 28 anos, tipo 1. Fiz transplantes, mas não deu certo. Agora vou partir para o pâncreas “bomba”. Sou Historiador e hoje estou aposentado por invalidez. Estou estudando Museologia e tenho um projeto para a criação do Museu do Diabético. Estou precisando de objetos utilizados para o controle da diabetes desde os primórdios. Quem quiser fazer a doação por gentileza entre em contato e colabore com o Museu. Seu nome será eternizado, pois cada peça doada terá seu cadastro ou seu nome como o doador do aparelho. Favor entrar em contato com paulotarsouftm@gmail , abraços colegas.